この記事には広告を含む場合があります。
記事内で紹介する商品を購入することで、当サイトに売り上げの一部が還元されることがあります。
次の文を読み36〜38の問いに答えよ。
Aさん(38歳、初産婦)。妊娠26週3日。身長160cm、体重64kg(非妊時体重60kg)。本日の75 gOGTTで負荷前105mg/dL、1時間値190mg/dL、2時間値160mg/dL であり、妊娠糖尿病と診断された。
36 Aさんの行う血糖コントロールで適切なのはどれか。2つ選べ。
1.1日1回の自己血糖測定をする。
2.食前の目標血糖値を100mg/dL以下とする。
3.食後2時間の目標血糖値を150mg/dL以下とする。
4.妊娠中に減量をする。
5.1日摂取エネルギー量を1,800kcalとする。
解答2・5
解説
・Aさん(38歳、初産婦、妊娠26週3日)
・身長160cm、体重64kg(非妊時体重60kg)
・本日:75gOGTTで負荷前105mg/dL、1時間値190mg/dL、2時間値160mg/dL
・診断:妊娠糖尿病
→本症例は、妊娠糖尿病と診断されている。妊娠糖尿病とは、妊娠中にはじめて発見、または発症した糖尿病まではいかない糖代謝異常のことである。糖代謝異常とは、血液に含まれる糖の量を示す血糖値が上がった状態である。肥満女性は妊娠高血圧症候群、妊娠糖尿病、帝王切開分娩、巨大児などのリスクが高い。診断基準は75gOGTT(糖負荷試験)をした際に、空腹時血糖92mg/dL以上、1時間値180mg/dL以上、2時間値153mg/dL以上のいずれか1点以上を満たした場合である。
ちなみに、75gOGTT(糖負荷試験)とは、耐糖能(血糖値を正常に保つ能力)を調べる検査である。2型糖尿病の初期や前段階におけるインスリン分泌反応を調べることに用いられている。主に経口グルコース負荷試験(oral glucose tolerance test;OGTT)が行われ、WHOの勧告により、負荷量75gが世界的に広く普及している。糖尿病が疑われる場合2時間まで、低血糖が疑われる場合は5時間まで測定する。
1.× 1日「1回」ではなく6〜7回の自己血糖測定をする。血糖値を正確に把握するために毎食前、毎食後2時間、寝る前の1日6〜7回、行うことが推奨されている。
2.〇 正しい。食前の目標血糖値を100mg/dL以下とする。食前の目標血糖値は70〜100mg/dL以下である。ちなみに、HbA1cは、5.8%未満(JDS)とされている。
3.× 食後2時間の目標血糖値は「150mg/dL以下」ではなく120mg/dL以下とする。ちなみに、食後1時間の目標血糖値は140mg/dL以下である。また、早朝空腹時の目標血糖値は95mg/dL以下である。
4.× 妊娠中に減量をする必要はない。減量ではなく食事や運動で体重をコントロールする。妊娠期に体重増加量が著しく少ない場合には、低出生体重児分娩や早産のリスクが高まり、体重増加量が著しく多い場合には,巨大児分娩,帝王切開分娩のリスクが高まる。
5.〇 正しい。1日摂取エネルギー量を1,800kcalとする。糖代謝異常の非肥満妊婦の妊娠中・後期のエネルギー摂取量は、標準体重×30Kcal+200Kcalとされている(糖尿病診療ガイドライン2016)。Aさんの身長160cm、体重64kg(非妊時体重60kg)である。よってAさんのBMIは、現在25(体重64kg ÷身長1.6mの2乗)、非妊時23.4(体重60kg ÷身長1.6mの2乗)である。標準体重はBMI22であるため、56.32kg(22 = 体重X ÷ 身長1.6mの2乗)である。適正エネルギー量の求め方は、標準体重(56.32kg)× 30kcal + 付加量(200kcal)である。したがって、Aさんの場合、1889kcal(56.32kg × 30kcal + 200kcal)となる。
BMIとは、体重(㎏) ÷ 身長の2乗(m) で計算される体格指数のことである。日本肥満学会の基準では、18.5以下:低体重、25以下:普通、30以下:肥満Ⅰ度、35以下:肥満Ⅱ度、40以下:肥満Ⅲ度、40以上:肥満Ⅳ度である。
1型糖尿病の原因として、自己免疫異常によるインスリン分泌細胞の破壊などがあげられる。一方、2型糖尿病の原因は生活習慣の乱れなどによるインスリンの分泌低下である。運動療法の目的を以下に挙げる。
①末梢組織のインスリン感受性の改善(ぶどう糖の利用を増加させる)
②筋量増加、体脂肪・血中の中性脂肪の減少。(HDLは増加する)
③摂取エネルギーの抑制、消費エネルギーの増加。
④運動耐容能の増強。
【糖尿病患者に対する運動療法】
運動強度:一般的に最大酸素摂取量の40~60%(無酸素性代謝閾値前後)、ボルグスケールで『楽である』〜『ややきつい』
実施時間:食後1〜2時間
運動時間:1日20〜30分(週3回以上)
消費カロリー:1日80〜200kcal
運動の種類:有酸素運動、レジスタンス運動(※対象者にあったものを選択するのがよいが、歩行が最も簡便。)
【運動療法の絶対的禁忌】
・眼底出血あるいは出血の可能性の高い増殖網膜症・増殖前網膜症。
・レーザー光凝固後3~6カ月以内の網膜症。
・顕性腎症後期以降の腎症(血清クレアチニン:男性2.5mg/dL以上、女性2.0mg/dL以上)。
・心筋梗塞など重篤な心血管系障害がある場合。
・高度の糖尿病自律神経障害がある場合。
・1型糖尿病でケトーシスがある場合。
・代謝コントロールが極端に悪い場合(空腹時血糖値≧250mg/dLまたは尿ケトン体中等度以上陽性)。
・急性感染症を発症している場合。
(※参考:「糖尿病患者さんの運動指導の実際」糖尿病ネットワーク様HPより)
次の文を読み36〜38の問いに答えよ。
Aさん(38歳、初産婦)。妊娠26週3日。身長160 cm、体重64 kg(非妊時体重60 kg)。本日の75 gOGTTで負荷前105 mg/dL、1時間値190 mg/dL、2時間値160 mg/dL であり、妊娠糖尿病と診断された。
37 妊娠39週3日。Aさんは、破水後に来院し、入院した。羊水混濁なし。児は頭位、推定胎児体重3,600 g。2時間後に自然に陣痛発来し、分娩は順調に経過した。入院から8時間後に児頭は娩出されたが、肩甲がひっかかり娩出されない。
この時のAさんへの助産師の対応で適切なのはどれか。2つ選べ。
1.子宮底圧迫法を行う。
2.児頭を下方に牽引する。
3.恥骨結合の上から肩甲を押す。
4.McRoberts<マックロバーツ>体位をとる。
5.指を児の腋窩に入れ腕を解出する。
解答3・4
解説
・妊娠39週3日。
・破水後来院:入院した。
・羊水混濁なし。
・児:頭位、推定胎児体重3,600g。
・2時間後:自然に陣痛発来、分娩順調に経過。
・8時間後:児頭は娩出されたが、肩甲がひっかかり娩出されない。
→本症例は、「児頭は娩出されたが、肩甲がひっかかり娩出されない状態」であるため、肩甲難産が疑われる。肩甲難産の対応としては、①産道を広げること、②胎児の肩を狭めることがあげられる。①産道を広げる方法としては、McRoberts位(マックロバーツ位:いわゆるうんこ座り)、導尿、会陰切開を広げることがあげられる。②胎児の肩を狭める方法としては、片方の肩から出す、肩をすくめる、体をひねるなどである。
1.× 子宮底圧迫法を行う必要はない。子宮底圧迫法(クリステレル胎児圧出法)とは、子宮口が全開大した分娩第2期に遷延分娩や胎児胎盤機能不全などにより児をできるだけ早く娩出するため、子宮の収縮力と子宮内圧を高めることを目的とした施術である。主に吸引分娩の補助として行われる。肩甲難産の危険因子として吸引・鉗子分娩があり、肩甲難産娩出の際に他の手技を行わずに子宮底圧迫のみを行った場合には新生児外傷の頻度が高いため、肩甲難産において子宮底圧迫法は禁忌とされている。
2.× 児頭を下方に牽引する必要はない。なぜなら、肩甲難産が疑われる場合、クリステレル胎児圧出法や児頭を下方に牽引すると、新生児外傷の頻度が高いため。無理な児頭牽引は禁忌である。
3.〇 正しい。恥骨結合の上から肩甲を押す。これを恥骨上部圧迫法という。恥骨上部圧迫法とは、恥骨の上部を圧迫し、恥骨上でひっかかっている前在肩甲を解除しようとする方法である。McRoberts体位とともに行われることが多いが、まずこの手技のみを行いながら児頭の牽引を試みる。恥骨上部圧迫法を助手に任せられる状況であれば、術者は手を胎児の後背部に挿入し,前在肩甲を胎児の前方に押して回旋させ、骨盤の斜径に一致させることでより解除されやすくなる。(腟内圧迫法)
4.〇 正しい。McRoberts<マックロバーツ>体位をとる。McRoberts<マックロバーツ>体位とは、妊婦の両足を分娩台のステップからはずして大腿の前面を腹部に強く押し付ける体位(いわゆるうんこ座り)である。この体位をとりながら同時に恥骨上部を助手が圧迫し、恥骨の裏に陥入した肩を開放する方法をMcRoberts法と呼び、肩甲難産の際に行われる。
5.× 指を児の腋窩に入れ腕を解出する必要はない。ちなみに、指を児の「腋窩に入れないで」、腕を解出する方法はSchwartz法(読み:シュワーツ法)がある。Schwartz法は、腕を解出するのには、児の腋窩に入れるのではなく、術者の手指は腟内に挿入して胎児の後在上腕を把持し、胎児が自分の腕で顔を拭うような向きで上肢を腟外に娩出させる。3つの基本手技(会陰切開・McRoberts体位・恥骨結合上縁部圧迫法)により、肩甲難産の54.2%が娩出可能であるとされているが、それでも娩出困難な場合はSchwartz法を実施することもある。他にはスクリュー法や四つ這い位、恥骨結合切開、鎖骨骨折などいずれかを用いることが選択肢に挙げられる。Woodsのスクリュー法とは、術者の指を胎児の後在肩甲の前に当て、胎児の後在肩甲を胎児から見て後方(または前方)に回旋 させながら前在にするが、娩出されない場合、新たに後在となった肩甲を逆向きに前在にする方法である。
肩甲難産とは、「児頭娩出後に前在肩甲が恥骨結合につかえ、肩甲娩出が困難状況なために、児の娩出が不可能な状態」と定義されている。つまり、お産のときに赤ちゃんの頭だけ出てきたものの、肩がひっかかって出てこられない状態を指す。肩甲難産の頻度は経膣分娩例のおよそ200~500人に一例程度であるが、生まれてくる赤ちゃんの体重が大きくなればなるほど頻度が高くなると考えられている。肩甲難産の危険因子としては胎児の大きさが最も重要であるが、他にも母体の糖尿病や、母体の妊娠中の過剰な体重増加、過期妊娠、母体の高年齢、骨盤の変形、過去に肩甲難産の分娩歴のある場合などがある。肩甲難産はひとたび発生すると母体にも赤ちゃんにも悪い影響を及ぼす。母体では、膣や頚管裂傷などの産道裂傷や、産後の弛緩出血(子宮の戻りが悪くて出血すること)、膀胱麻痺や尿道損傷などの危険性がある。また、赤ちゃんは肩がひっかかるためしんどくなったり、最悪の場合には命にかかわるようなケースもある。また、生まれてくる途中で首の周りの神経が傷ついて腕に麻痺が生じたり、骨折などの危険性もある。このような恐ろしい分娩合併症である肩甲難産であるが、発症を正確に予知するのは非常に難しいのが現状である。万一発生した場合にはさまざまな処置が必要であるため、産婦人科医は妊婦さんのハイリスク因子を十分考慮して分娩に対応し、異常の早期発見に努めていく必要がある。
次の文を読み36〜38の問いに答えよ。
Aさん(38歳、初産婦)。妊娠26週3日。身長160 cm、体重64 kg(非妊時体重60 kg)。本日の75 gOGTTで負荷前105 mg/dL、1時間値190 mg/dL、2時間値160 mg/dL であり、妊娠糖尿病と診断された。
38 児は無事に出生した。出生体重3,800g。Apgar<アプガー>スコアは1分後8点、5分後10点。生後1時間、児のバイタルサインは直腸温36.8℃、呼吸数55/分、心拍数150/分。経皮的動脈血酸素飽和度<SpO2>98%(room air)であり、診察上明らかな異常所見は認めなかった。
この児に注意すべき合併症はどれか。
1.低血糖
2.低体温
3.頭蓋内出血
4.新生児一過性多呼吸
5.先天性甲状腺機能低下症
解答1
解説
・児:無事に出生。
・出生体重3,800g。
・アプガースコア:1分後8点、5分後10点。
・生後1時間:直腸温36.8℃、呼吸数55/分、心拍数150/分、SpO2:98%
・明らかな異常所見なし。
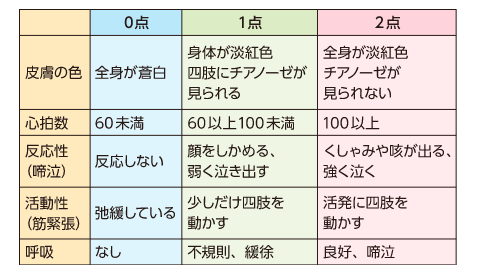
→本症例は、妊娠糖尿病と診断されている。妊娠糖尿病の母体から出生した新生児のリスクを把握しておく必要がある。母体のリスクとして、母体の合併症、帝王切開率の増加、難産(肩甲難産)、羊水量の異常、子宮内胎児死亡などがあげられる。児へのリスクとして、巨大児、形態異常、心臓の肥大、小児期~成人期のメタボリックシンドローム、新生児低血糖、新生児高ビリルビン血症、低カルシウム血症、呼吸窮迫症候群などがあげられる。
1.〇 正しい。低血糖が注意すべき合併症である。低血糖は、低出生体重児や早産児、糖尿病のある母体からの新生児に多い。低出生体重児や早産児ではグリコーゲンの貯蔵量が少ないため、早期にかつ頻繁に栄養を補給しなければ低血糖を起こす。また糖尿病母体児は母体の高血糖により高インスリン血症を有するため、出生後に母体からのグルコース供給が途絶えると、一時的な低血糖を来すことがある。Aさんは妊娠糖尿病と診断されており、児には一時的に低血糖を起こす可能性がある。出産後2時間に血糖値の測定を行い、50mg/dL以下の場合はブドウ糖の点滴投与などの対応が必要である。
2.× 低体温は優先度が低い。なぜなら、本症例の生後1時間の直腸温36.8℃で、現在も明らかな異常所見がないため。低体温とは、深部体温が36.5℃未満のものと定義されており、環境因子や敗血症、頭蓋内出血、薬物離脱などの体温調節を障害する疾患によって起こる。正期産児および早期産児の正常直腸温は36.5~37.5℃である。
3.× 頭蓋内出血は優先度が低い。頭蓋内出血は脳周囲の出血のことである。脳内および頭蓋内出血は血管が破れることにより生じる。出血の原因は不明で非常に早く生まれた未熟児で多くみられる。血友病などの出血性疾患を持つ新生児においても脳内で出血を起こすリスクが高い。ちなみに、血友病とは、血液を固めるのに必要な「血液凝固因子(第Ⅷ因子または第Ⅸ因子)が不足・活性低下する病気のことである。伴性劣性遺伝(男児に多い)で、生まれつき発症することがほとんどであるため、幼少期から①些細なことで出血する、②出血が止まりにくいといった症状が繰り返される。治療として、凝固因子製剤の投与、関節拘縮・筋力低下に対するリハビリテーションが行われる。
4.× 新生児一過性多呼吸は優先度が低い。なぜなら、本症例の生後1時間のSpO2:98%で、現在も明らかな異常所見がないため。新生児一過性多呼吸とは、出生後肺に過剰な液体があるために一時的な呼吸困難が起こり、血液中の酸素レベルが低くなる病気である。早産児と特定の危険因子(母体糖尿病、母体喘息、双胎、男児など)がある満期産児で発生する可能性がある。
5.× 先天性甲状腺機能低下症は優先度が低い。(先天性)甲状腺機能低下症とは、生まれつき甲状腺のはたらきが弱く甲状腺ホルモンが不足する疾患で、発生頻度は3000~5000人に1人程度と推定されている。出生後の早期には、元気がない・哺乳不良・体重増加がよくない・黄疸の遷延・便秘・手足がつめたい・泣き声がかすれているなどの症状が現れる。長期的には身体の成長や知的な発達が遅れてしまう。原因は、①胎生期の発生の過程の問題で甲状腺がなかったり(無形成)、小さかったりするもの(低形成)、②甲状腺が首の前面(正所)になく舌のねもと(舌根部)などの別の場所に存在するもの(異所性甲状腺)、③甲状腺ホルモンの合成に問題のあるもの、④甲状腺に対して指令をだす脳の下垂体や視床下部に障害のあるもの(中枢性)など、多岐にわたる。
(※画像引用:ナース専科様HPより)
次の文を読み39〜41の問いに答えよ。
Aさん(33歳、初産婦)。30歳で甲状腺機能亢進症を発症し、Basedow<バセドウ>病の診断により甲状腺亜全摘術を受け、レボチロキシンの内服を継続していた。Aさんは無月経を主訴に産婦人科を受診して、妊娠6週相当と診断された。また、診察で子宮体部の筋層内に複数の子宮筋腫が指摘されて子宮体部全体は新生児頭大であった。
39 医師の診察後にAさんは「子宮筋腫ができているなんて知りませんでした。妊娠や出産にどのような影響がありますか」と助産師に聞いた。
助産師が行うAさんへの説明で正しいのはどれか。
1.「胎児の先天異常のリスクが増加します」
2.「出産後に子宮全摘出術が必要です」
3.「妊娠糖尿病になりやすくなります」
4.「子宮破裂を生じやすくなります」
5.「切迫早産が生じやすくなります」
解答5
解説
・Aさん(33歳、初産婦、妊娠6週相当)。
・30歳:バセドウ病(甲状腺機能亢進症)により甲状腺亜全摘術
・レボチロキシンの内服:継続
・子宮体部の筋層内:複数の子宮筋腫
・子宮体部全体:新生児頭大
・Aさん「子宮筋腫は妊娠や出産にどのような影響がありますか?」
→子宮筋腫とは、子宮を構成している平滑筋という筋肉組織由来の良性腫瘍で、比較的若い方から閉経後の方まで高頻度に見られる疾患である。子宮筋腫は切迫流産・早産、前期破水、胎盤の位置異常、妊娠高血圧症候群などのリスクとなる。分娩時または産後に、次回の妊娠を希望する場合や妊娠中の合併症を増加させないために、子宮筋腫核出術を行う場合もある。子宮筋腫の核出とは、子宮筋腫を子宮から取り除くこと(核出)することにより、子宮を残す手術方法である。子宮筋腫を取り除く必要があるかどうかは、子宮筋腫の大きさや症状によって決まる。また子宮筋腫核出術(子宮を残す)あるいは子宮全摘術(子宮をとる)がどちらがよいかは今後妊娠を希望するかどうかがもっとも大きなポイントである。つまり、メリットは、①将来、妊娠の可能性が残せる。②どの子宮筋腫にも適用できることがあげられる。一方で、デメリットとして、①子宮全摘術に比べて出血量が多いことがある。②再発の可能性がある。③癒着が起こることがあるなどがあげられる。

(※図引用:「産婦人科診療ガイドライン―産科編 2020 P279」公益社団法人 日本産科婦人科学会より)
1.× 胎児の先天異常のリスクが増加するのは、「子宮筋腫」ではなく、放射線への曝露、妊娠中の薬剤の使用、アルコール、栄養不良、母体の特定の感染症、遺伝性疾患などである。子宮筋腫は胎児の先天異常のリスクに関係しない。
2.× 必ずしも出産後、子宮全摘出術が必要とは言い切れない。なぜなら、本症例の今後の妊娠の希望を聞いていないため。子宮筋腫の出産時は帝王切開になる可能性が高まる。子宮全摘術は子宮をまるごと取り除く手術方法である。子宮全摘は子宮筋腫、子宮腺筋症、子宮内膜症などで子宮摘出が必要になったときに行うが、通常、すでに妊娠を希望されない場合に適応となる。子宮全摘術は子宮筋腫の根治が可能であり、子宮腺筋症、あるいは子宮内膜症などの痛みの緩和にはもっとも効果的な治療である。
3.× 妊娠糖尿病と子宮筋腫の関連性は薄い。妊娠糖尿病とは、妊娠中にはじめて発見、または発症した糖尿病まではいかない糖代謝異常のことである。胎盤からインスリンの働きを妨害するホルモンが分泌されるために起こる。ちなみに、糖代謝異常とは、血液に含まれる糖の量を示す血糖値が上がった状態である。肥満女性は妊娠高血圧症候群、妊娠糖尿病、帝王切開分娩、巨大児などのリスクが高い。
5.〇 正しい。「切迫早産が生じやすくなります」とAさんに説明する。子宮筋腫は、不妊や流産、早産になることがある。また胎位異常のリスクが高まる場合があり、出産時では帝王切開になる可能性が高まる。また、「産婦人科診療ガイドライン―産科編 2020 P279」には、「子宮筋腫により頻度が増加する合併症(切迫流早産、胎位異常、前置胎盤、常位胎盤早期剝離、羊水量の異常、妊娠高血圧症候群、前期破水)に注意する。分娩時の合併症(陣痛異常、異常出血、分娩停止)に注意する」と記載されている。
次の文を読み39〜41の問いに答えよ。
Aさん(33歳、初産婦)。30 歳で甲状腺機能亢進症を発症し、Basedow<バセドウ>病の診断により甲状腺亜全摘術を受け、レボチロキシンの内服を継続していた。Aさんは無月経を主訴に産婦人科を受診して、妊娠6週相当と診断された。また、診察で子宮体部の筋層内に複数の子宮筋腫が指摘されて子宮体部全体は新生児頭大であった。
40 その後の妊娠経過は順調で、血液検査では甲状腺機能は正常範囲であった。妊娠34 週の妊婦健康診査の超音波検査で胎児の甲状腺の腫大が確認された。産科医師からAさんに、出産後に児の甲状腺機能亢進症が生じる可能性が告げられた。診察後にAさんは助産師に「私のバセドウ病は落ち着いているのに、どうして赤ちゃんの甲状腺機能が異常になるのでしょうか」と訴えた。
Aさんの児の甲状腺機能亢進症が生じる原因で正しいのはどれか。
1.ヒト絨毛性ゴナドトロピン
2.甲状腺切除手術の既往
3.レボチロキシンの内服
4.自己抗体の胎盤通過
5.胎児の甲状腺癌
解答4
解説
・妊娠経過:順調(血液検査:甲状腺機能は正常範囲)
・妊娠34週の超音波検査:胎児の甲状腺の腫大
・主治医から「出産後に児の甲状腺機能亢進症が生じる可能性がある」
・Aさん「どうして赤ちゃんの甲状腺機能が異常になるのか」と。
→【甲状腺機能亢進症の児への影響】甲状腺機能亢進症では治療下でも、甲状腺刺激活性を有する抗TSH受容体抗体(TRAb:TSH結合阻害抗体と刺激抗体)が胎盤を通過し、胎児甲状腺機能亢進症を惹起することがある。また、抗甲状腺剤使用例では出生後に母体由来抗甲状腺剤供給途絶により新生児一過性甲状腺機能亢進症(新生児バセドウ病)がバセドウ病妊婦1~5%に認められる。母体TRAbが高値であるほど新生児・胎児甲状腺機能亢進症の頻度が高くなるので、妊娠後期のTRAb測定は新生児・胎児甲状腺機能亢進症の発症予測に有用と考えられている。胎児甲状腺機能亢進は胎児頻脈、胎児甲状腺腫、発育不全の原因となる。母体への抗甲状腺剤投与による胎児甲状腺機能抑制の結果、新生児にみられる機能低下症や甲状腺腫は一過性で治療不要のことが多い。抗甲状腺剤で母体が管理されている場合は定期的に胎児心拍数の評価や胎児発育計測を行う。(※一部引用:「産婦人科診療ガイドライン―産科編 2020 P30」公益社団法人 日本産科婦人科学会より)
1.× ヒト絨毛性ゴナドトロピン(hCG:human chorionic gonadotropin)とは、妊娠中にのみ測定可能量が著しく産生されるホルモンであり、妊娠の早期発見や自然流産や子宮外妊娠といった妊娠初期によくみられる異常妊娠の診断と管理のために使用される。主に絨毛組織において産生され、妊娠初期の卵巣黄体を刺激してプロゲステロン産生を高め、妊娠の維持に重要な働きをしている。また、胎児精巣に対する性分化作用や母体甲状腺刺激作用がある。絨毛性腫瘍の他に、子宮、卵巣、肺、消化管、膀胱の悪性腫瘍においても異所性発現している例もある。
2.× 甲状腺切除手術の既往より優先度が高いものが他にある。児に甲状腺機能亢進症が生じるのは、母体の血液中の抗TSH受容体抗体(TRAb)が高値の場合であるためである。
3.× レボチロキシンの内服より優先度が高いものが他にある。レボチロキシンとは、甲状腺ホルモン薬であり、妊娠中、授乳中の服用も問題はない。商品名として、チラーヂンSなどがある。
4.〇 正しい。自己抗体の胎盤通過がAさんの児の甲状腺機能亢進症が生じる原因である。バセドウ病などの自己免疫疾患で作られる異常な抗体は、胎盤を通過できるため、Aさんのように現在症状が落ち着いていても胎児に問題を引き起こす可能性がある。
5.× 胎児の甲状腺癌より優先度が高いものが他にある。ちなみに、甲状腺がんの手術では、切除範囲が大きいほど、甲状腺機能の低下(甲状腺ホルモンの分泌不足)、副甲状腺機能の低下(血液中のカルシウムの不足)、反回神経の麻痺(声のかすれ)などの合併症のリスクが高くなる。
 希望の解説ブログ
希望の解説ブログ 

