この記事には広告を含む場合があります。
記事内で紹介する商品を購入することで、当サイトに売り上げの一部が還元されることがあります。
次の文を読み44~46の問いに答えよ。
Aさん(34歳、初産婦)は、妊娠40週4日。妊娠中の経過は、母児ともに順調で推定胎児体重は2,980gである。本日、午前1時から、10分おきに子宮収縮が出現したため、午前3時に来院した。入院から12時間後、内診所見は子宮口9cm開大、展退度100%、Station+2であった。胎児は第1胎向、第1分類、胎児心拍数陣痛図の波形はレベル1である。分娩室に入室して側臥位で過ごしているが、呼吸が乱れ全身に力が入っている。
46 児の出生から15分後に胎盤娩出した。Aさんは興奮気味で気分が高揚している様子である。分娩時出血量は320mLであった。1時間値は体温37.3℃、呼吸数30/分、脈拍84/分、血圧108/68mmHg、出血量40mL、子宮底の高さは臍高。硬度はやや良好で、子宮底マッサージで良好となった。
このときの観察結果で正常から逸脱しているのはどれか。
1.体温
2.呼吸数
3.脈拍
4.血圧
5.出血量
解答2
解説
・Aさん(34歳、初産婦、妊娠40週4日)。
・妊娠中:母児ともに順調、推定胎児体重は2,980g。
・児の出生から15分後に胎盤娩出した。
・Aさん:興奮気味で気分が高揚している様子。
・分娩時出血量:320mL。
・1時間値:体温37.3℃、呼吸数30/分、脈拍84/分、血圧108/68mmHg、出血量40mL、子宮底の高さは臍高。
・硬度はやや良好で、子宮底マッサージで良好となった。
→上記の評価において正常範囲をしっかりおさえておこう。
1.× 体温(体温37.3℃)は、正常範囲内である。なぜなら、分娩直後から産褥早期にかけて、分娩による疲労や水分喪失、軽度の脱水などにより、一時的に体温が上昇することがよくあるため。1日経っても体温低下しなかったり、38℃以上の発熱が持続する場合は感染症などを疑う。
2.〇 正しい。呼吸数(呼吸数30/分)は、このときの観察結果で正常から逸脱している。なぜなら、成人の安静時の正常呼吸数は通常12~20回/分であるため。30回/分は明らかに頻呼吸であり、分娩後の母体の状態に何らかの異常(例:出血多量による貧血、肺合併症など)がある可能性を示唆している。
3.× 脈拍(脈拍84/分)は、正常範囲内である。なぜなら、一般的な正常脈拍数(60~100回/分)の範囲内であるため。また、分娩直後は、痛みの緩和、子宮収縮、血液循環の変化などにより、一時的に脈拍が上昇することがよくある。異常な頻脈(100回/分以上)の場合は、異常を疑う。
4.× 血圧(血圧108/68mmHg)は、正常範囲内である。なぜなら、一般的な正常血圧範囲内(80~120mmHg)の範囲内であるため。分娩後の血圧は、分娩前の状態や出血量によって変動するが、この数値は正常な血圧の範囲内であり、特に低血圧や高血圧を示すものではない。
5.× 出血量(出血量40mL)は、正常範囲内である。なぜなら、一般的な正常出血量範囲内(50mL以下)の範囲内であるため。したがって、子宮収縮が良好で止血が順調に進んでいることを示している。ちなみに、多量の出血(特に、1時間あたり100mLを超える場合など)は、弛緩出血などの異常を示唆する。
次の文を読み47~49の問いに答えよ。
Aさん(36歳、初産婦)は、胎児超音波検査は異常なく、妊娠経過は順調であり無痛分娩を希望している。妊娠40週5日、陣痛発来し入院した。医師がカテーテルを硬膜外腔に挿入し、テストドーズをカテーテルに注入し、母児ともに問題ないことを確認した。その後、硬膜外麻酔を開始し、Aさんの痛みは和らぎ、息苦しさはなかった。コールドテストにて麻酔が効いている範囲を評価した。
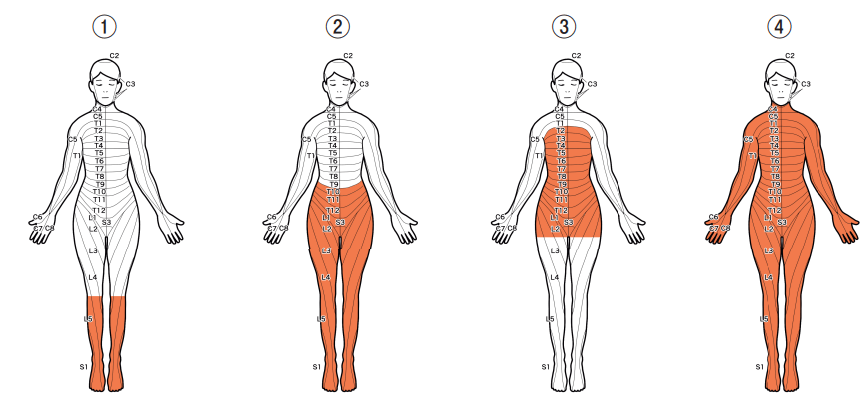
47 図を下に示す。このときコールドテストで冷感を感じない部位を橙色で示す。
適切な範囲はどれか。
1.①
2.②
3.③
4.④
解答2
解説
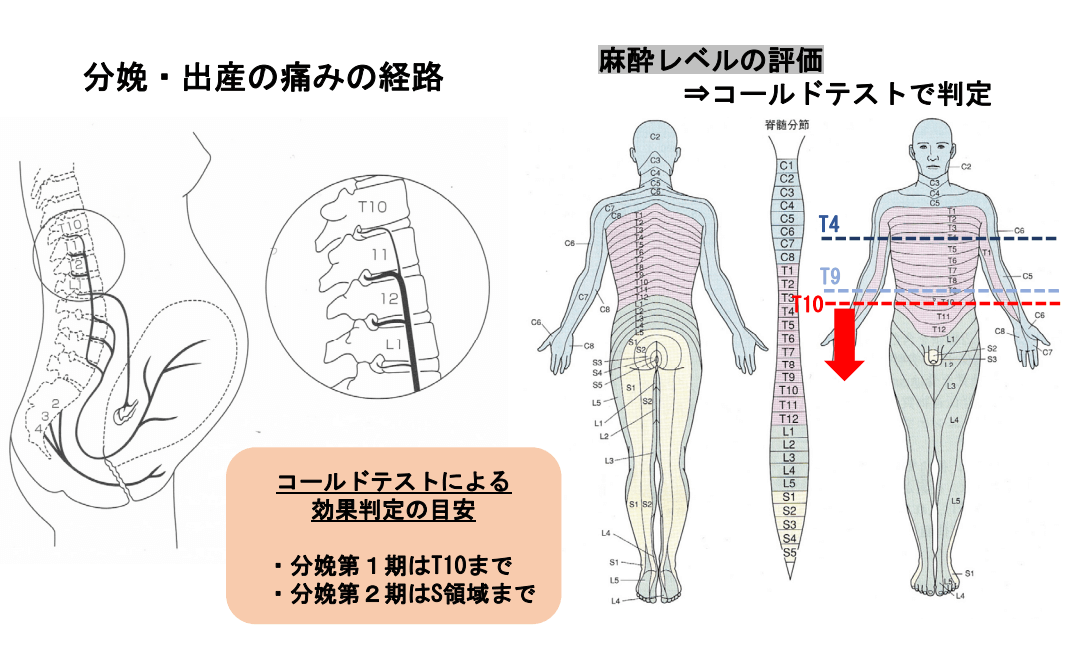
(※図引用:「無痛分娩マニュアル」大阪はびきの医療センター 産婦人科様HPより)
無痛分娩のコールドテストとは、硬膜外麻酔が正しく効いているかを確認する方法である。冷たい物(氷など)を皮膚に当て、感覚が鈍くなっていれば麻酔が適切に効いていることになる。麻酔が効いていない部位があれば、薬の調整が必要である。
1.× ①(下腿以下)は、総腓骨神経支配である。総腓骨神経麻痺とは、腓骨頭部(膝外側)の外部からの圧迫などによって、腓骨神経の機能不全をきたしている状態である。
2.〇 正しい。②(T10以下)が適切な範囲である(※上図参照)。
3~4.× ③(T2~鼠径部)、④(C4)は、範囲内とはいえない。
次の文を読み47~49の問いに答えよ。
Aさん(36歳、初産婦)は、胎児超音波検査は異常なく、妊娠経過は順調であり無痛分娩を希望している。妊娠40週5日、陣痛発来し入院した。医師がカテーテルを硬膜外腔に挿入し、テストドーズをカテーテルに注入し、母児ともに問題ないことを確認した。その後、硬膜外麻酔を開始し、Aさんの痛みは和らぎ、息苦しさはなかった。コールドテストにて麻酔が効いている範囲を評価した。
48 2時間後、Aさんの内診所見は既破水、子宮口3cm開大、展退度50%、Station±0であった。胎児心拍数陣痛図で、胎児心拍数は60bpmで2分間持続した。
このときの助産師の対応で正しいのはどれか。2つ選べ。
1.体位を変える。
2.抗菌薬の準備をする。
3.医師に診察を依頼する。
4.オキシトシンの点滴を準備する。
5.医師に硬膜外麻酔薬の投薬追加を提案する。
解答1・3
解説
・Aさん(36歳、初産婦)
・胎児超音波検査:異常なく、妊娠経過は順調。
・希望:無痛分娩。
・妊娠40週5日:陣痛発来し入院。
・硬膜外麻酔を開始、痛みは和らぎ、息苦しさはなし。
・2時間後:内診所見は既破水、子宮口3cm開大、展退度50%、Station±0。
・胎児心拍数陣痛図:胎児心拍数は60bpmで2分間持続した。
→上記の評価において正常範囲をしっかりおされておこう。本児は、(高度)変動一過性徐脈が疑われる。正常脈の範囲は、110bpm~160bpmである。
→変動一過性徐脈とは、15bpm以上の心拍数減少が急速に起こり、開始から回復まで15秒以上2分未満の波形をいう。高度の判断は、①最下点が70 bpm未満で持続時間が30秒以上、②最下点が70 bpm以上80 bpm未満で持続時間が60秒以上で評価する。子宮収縮に伴って発生する場合は、一定の形を取らず、下降度、持続時間は子宮収縮ごとに変動することが多い。
1.〇 正しい。体位を変える。なぜなら、胎児心拍数の急激な低下(徐脈)は、臍帯圧迫や母体低血圧による胎児への血流減少が原因で起こることがあるため。
【高度変動一過性徐脈の優先順位が高い対応】
①子宮収縮薬使用中:減量あるいは投与中止とする。
②分娩中:増大した子宮による大動脈、下大静脈圧迫による心拍出量低下、それに伴う胎盤循環不全防止のために母体の体位変換、とくに側臥位を試みる。
③母体への酸素投与:非再呼吸式マスク(一方向弁付きリザーバーマスク)を用い、10L/分かそれ以上の酸素流量下で80~100%の酸素濃度を確保する。
④その他:ニトログリセリンや塩酸リトドリン等の緊急子宮弛緩、急速輸液投与等がある。
⑤高度徐脈から胎児心拍数が回復しない場合:急速遂娩(読み:すいべん)を行う。遂娩とは、可能な限り速やかに分娩を完了させる必要がある場合に行われる産科手術である。
2.× 抗菌薬の準備をする必要はない。なぜなら、胎児心拍数低下と抗菌薬は、直接的な関連がないため。
・抗菌薬とは、細菌を壊したり、増えるのを抑えたりする薬のことである。細菌による感染症の治療に使用される医薬品である。
3.〇 正しい。医師に診察を依頼する。なぜなら、胎児の徐脈が2分間持続していることから、胎児の状態において緊急性が高い状況でといえるため。医師の判断や処置(例:緊急帝王切開の検討)を検討する必要がある。
4.× オキシトシンの点滴を準備する必要はない。むしろ、オキシトシンの点滴中であれば中止する必要がある。なぜなら、胎児心拍数が低下している状況で子宮収縮をさらに強めると、子宮胎盤循環がさらに悪化し、胎児の状態を悪化させる危険性があるため。
・オキシトシンとは、子宮収縮薬(点滴静注法)である。 胎児が「徐脈(高度変動一過性徐脈)」が疑われるため、早急に胎児のストレス緩和を目的に、子宮収縮薬(オキシトシン)を中止することにより子宮収縮を停止させる必要がある。
5.× 医師に硬膜外麻酔薬の投薬追加を提案する必要はない。むしろ、硬膜外麻酔薬の投薬追加を中止する必要がある。なぜなら、硬膜外麻酔薬の追加は、母体の血圧をさらに低下させ、胎児への血流減少を悪化させるため。
胎児心拍数基線は、10分間の区間の平均心拍数で5の倍数で表現する。基線は一過性変動部分や基線細変動増加の部分は除外し、2分間以上持続している部分で判断する。胎児心拍数基線細変動は、胎児心拍数基線が判読可能な部分で判読する。基線細変動は、胎児心拍数基線の細かい変動で、定義上、1分間に2サイクル以上の胎児心拍数の変動で、振幅、周波数とも規則性がないものを指す。
①胎児心拍数基線
・頻脈:160bpm以上
・正常脈:110bpm~160bpm
・徐脈:110bpm未満
②胎児心拍数基線細変動
・細変動消失:肉眼的に認められない
・細変動減少:5bpm以下
・細変動中等度:6~25bpm
・細変動増加:26bpm以上
次の文を読み47~49の問いに答えよ。
Aさん(36歳、初産婦)は、胎児超音波検査は異常なく、妊娠経過は順調であり無痛分娩を希望している。妊娠40週5日、陣痛発来し入院した。医師がカテーテルを硬膜外腔に挿入し、テストドーズをカテーテルに注入し、母児ともに問題ないことを確認した。その後、硬膜外麻酔を開始し、Aさんの痛みは和らぎ、息苦しさはなかった。コールドテストにて麻酔が効いている範囲を評価した。
49 その後、Aさんは緊急帝王切開で女児を分娩した(羊水混濁なし)。児は、3,108g、Apgar〈アプガー〉スコア1分後8点、5分後9点であった。出生後5時間の時点で、児は、呼吸数120/分、心拍数160/分、経皮的動脈血酸素飽和度〈SpO2〉92%(room air)、直腸温38.0℃で、医師は新生児搬送することに決めた。
新生児搬送までの児への対応で正しいのはどれか。
1.酸素を投与する。
2.直接母乳を与える。
3.冷罨法で体温を下げる。
4.肺サーファクタント補充療法の準備をする。
解答1
解説
・Aさん(36歳、初産婦)
・胎児超音波検査:異常なく、妊娠経過は順調。
・希望:無痛分娩。
・妊娠40週5日:陣痛発来し入院。
・高度変動一過性徐脈。
・緊急帝王切開で女児を分娩した(羊水混濁なし)。
・児:3,108g、アプガースコア1分後8点、5分後9点。
・出生後5時間の児:呼吸数120/分、心拍数160/分、SpO2:92%、直腸温38.0℃
・医師は新生児搬送することに決めた。
→上記の評価を正しく正確に読み取れるようにしよう。
1.〇 正しい。酸素を投与する。なぜなら、本児のSpO2が92%(低酸素状態)であるため。新生児のSpO2の目標値は、生後10分後には90%以上に達し、その後95%以上を目指すのが一般的である。
2.× 直接母乳を与える優先度は低い。なぜなら、本児は頻呼吸(120/分)であるため。直接母乳を与えると、誤嚥のリスクが高まり、さらに呼吸状態を悪化させる可能性がある。
・新生児の呼吸数は1分間に30~60回程度である。
3.× 冷罨法で体温を下げる必要はない。なぜなら、本児の直腸温は38.0℃であり、微熱の範囲であるため。また、新生児の体温調節機能は未熟であり、冷罨法のような急激な冷却は低体温を引き起こし、かえって状態を悪化させる危険性がある。
4.× 肺サーファクタント補充療法の準備をする優先度は低い。なぜなら、本児は妊娠40週5日で出生しており、正期産児であるため。したがって、新生児呼吸窮迫症候群の可能性は低い。
・肺サーファクタント補充療法とは、未熟児などで不足しがちな肺サーファクタント(肺を広げる物質)を人工的に補う治療である。これにより肺がうまく膨らみ、呼吸を助けることができる。特に新生児呼吸窮迫症候群の治療に用いられる。
・急性呼吸窮迫症候群(ARDS)とは、重症肺炎、敗血症や外傷などによって、炎症性細胞が活性化され、肺の組織である肺胞や毛細血管に傷害を与え、その結果、肺に水がたまり、重度の呼吸不全が引き起こされた状態のことを指す。 急性呼吸窮迫症候群(ARDS)は一般的に、原因となる疾患や外傷が発生してから24~48時間以内に発生することが多い。
(※図引用:「JRC蘇生ガイドライン2015オンライン版‐第4章 新生児の蘇生(NCPR)」一般社団法人 日本蘇生協議会より)
次の文を読み50~52の問いに答えよ。
令和4年(2022年)3月1日、Aさん(27歳、初産婦)は妊娠28週0日、自宅で胎動の減少、性器出血、持続的な腹部の痛みを認めた。かかりつけの地域周産期母子医療センターを受診し、直ちに常位胎盤早期剝離と診断され、緊急帝王切開術にてBちゃんを出産した。Bちゃんの出生時の体重は1,300g、Apgar〈アプガー〉スコアは1分後2点、5分後3点、10分後4点であり、蘇生処置が行われた。その後、重症新生児仮死の診断でNICUに入院し、人工呼吸器が装着され、閉鎖式保育器に収容された。
50 保育器の管理方法で適切なのはどれか。
1.加湿槽へ生理食塩水を給水する。
2.保育器の吹出口をシーツで覆う。
3.保育器内温度を35℃に設定する。
4.保育器内湿度を30%に設定する。
解答3
解説
・令和4年3月1日:Aさん(27歳、初産婦)
・妊娠28週0日:自宅で胎動の減少、性器出血、持続的な腹部の痛みを認めた。
・地域周産期母子医療センターを受診。
・診断:常位胎盤早期剝離(緊急帝王切開術にて出産)。
・出生時の体重:1,300g、アプガースコア:1分後2点、5分後3点、10分後4点
・蘇生処置が行われた。
・診断:重症新生児仮死
・NICUに入院し、人工呼吸器が装着され、閉鎖式保育器に収容された。
→常位胎盤早期剝離とは、子宮壁の正常な位置に付着している胎盤が、胎児娩出以前に子宮壁より剥離することをいう。剥離出血のため、性器出血や激しい腹痛、子宮内圧の上昇、子宮壁の硬化が起こり、ショック状態を起こすことがある。胎盤が早い時期に剥がれると、在胎週数の割に成長しなかったり、死亡することさえある。また、低酸素のために急速に胎児機能不全に陥る。
→新生児仮死とは、出生時における新生児の呼吸循環不全を主徴とする症候群である。胎児期および分娩中に生じた低酸素血症に起因することが多く、全分娩の2~9%に発生する。誘因となる基礎疾患は多岐(高齢初産、薬物使用、ショックなど)にわたる。新生児仮死は胎児ジストレスに引き続き発症することが多い。
1.× 加湿槽へ生理食塩水を給水する必要はない。なぜなら、保育器の加湿槽には、滅菌蒸留水を使用するのが原則であるため。したがって、生理食塩水を使用すると、塩分が析出して加湿器の故障の原因となるだけでなく、不純物が混入し、児の呼吸器感染のリスクを高める可能性がある。
2.× 保育器の吹出口をシーツで覆う必要はない。なぜなら、保育器の吹出口は、温められた空気を保育器内に循環させるための重要な部分であるため。したがって、保育器の吹出口をシーツで覆うと、空気の循環が阻害され、保育器内の温度や湿度が適切に保てなくなる。
3.〇 正しい。保育器内温度を35℃に設定する。なぜなら、本児の出生体重1,300gの低出生体重児であり、重症新生児仮死の診断を受けているため。また、低出生体重児は体温調節機能が未熟であり、体表面積に対する体重が小さいため、熱放散が大きく、低体温になりやすい特性がある。したがって、体温を適切に維持するために、周囲温度を高めに設定する必要がある。
・一般的に、保育器内温度は、34.0±0.5℃にする。なぜなら、新生児が生まれた際の体重に応じて、適切な体温管理を行う必要があるため。日齢0の場合、1000g未満は保育器内36.0℃に設定する。1000~1500gは保育器内35.0±0.5℃に設定する。1500~2000gは保育器内34.0±0.5℃に設定する。2500g以上は33.0℃に設定する(※参考:(「新生児の診察と検査」著:小川雄之亮)。
4.× 保育器内湿度を「30%」ではなく60%に設定する。なぜなら、出生直後の児は皮膚からの蒸散によって熱や水分が奪われやすく、気道粘膜が乾燥すると細菌やウィルスへの抵抗力が低下しているため。
 希望の解説ブログ
希望の解説ブログ 

