この記事には広告を含む場合があります。
記事内で紹介する商品を購入することで、当サイトに売り上げの一部が還元されることがあります。
6 妊娠後期において、胎児のwell-beingが良好と評価できる数値はどれか。
1.AFI 2.0
2.胎児心拍数基線80bpm
3.胎児心拍数基線細変動5bpm以下
4.Biophysical Profile Score<BPS> 10点
解答4
解説
胎児のwell-beingの評価には、主にバイオフィジカルプロファイルスコアリング(BPS:biophysical profile scoring:生物物理的プロフィール得点)が用いられることが多い。バイオフィジカルプロファイルスコアリング(BPS:biophysical profile scoring:生物物理的プロフィール得点)とは、超音波検査とNST(分娩監視装置による胎児心拍の観察)を用いて胎児のwell-beingを評価する方法である。胎児の各状態をチェックして点数評価し合計点で胎児の状態を診断する。
①胎児の呼吸運動:【正常な状態(2点)30分間に30秒以上続く運動が1回以上】【異常な状態(0点)無いとき】
②胎動:【正常な状態(2点)30分間に身体の大きな動きが3回以上】【異常な状態(0点)2回以下】
③筋緊張:【正常な状態(2点)30分間に手足の動きが1回以上】【異常な状態(0点)認めない】
④羊水量:【正常な状態(2点)直径2cm以上の羊水ポケットが1ヶ所以上】【異常な状態(0点)2cm以下】
⑤non-stress test:【正常な状態(2点)20~40分間中に15bpm以上の一過性頻脈が2回以上】【異常な状態(0点)2回未満】
1.× AFIは、「2.0」ではなく5~24cm(正常範囲)で、胎児のwell-beingが良好と評価できる数値である。AFI5以下の場合は羊水過少である。ちなみに、AFI(amniotic fluid index)とは、子宮の各4分の1について羊水深度を垂直に計測した値の合計である。AFIの正常範囲は5~24cmであり、24cm以上は羊水過多を意味する。
2.× 胎児心拍数基線は、「80bpm」ではなく110~160bpm(正常範囲)で、胎児のwell-beingが良好と評価できる数値である。胎児心拍数基線は10分間の区間の平均心拍数で5の倍数で表現したものである。胎児心拍数基線の正常値は110〜160bpmであり、140 bpmは正常である。また、ノンストレステスト(non-stress test:NST)とは、分娩監視装置を用いて子宮収縮や胎児心拍、胎動の状態で調べ、胎児の健康状態を判定するものである。陣痛(子宮収縮)などのストレスがない状態で妊婦に行う検査である。胎児は、20~40分ごとに睡眠と覚醒を繰り返すため通常40~60分間計測を行う。一過性頻脈とは、胎児が体を動かすとき(胎動があるとき)、一時的に心拍数が多くなることをいい、一定範囲で出るのが正常である。妊娠中、20分間のノンストレステスト< NST >をしている間に、心拍数15bpm以上15秒以上の一過性頻脈が2回以上あれば、胎児の状態は「良好な状態:well-being」と判断される。
3.× 胎児心拍数基線細変動は、「5bpm以下」は細変動減少と判断ができる。胎児心拍数基線細変動は、胎児心拍数基線が判読可能な部分で判読する。基線細変動は、胎児心拍数基線の細かい変動で、定義上、1分間に2サイクル以上の胎児心拍数の変動で、振幅、周波数とも規則性がないものを指す。減少させる要因として、妊娠週数、胎児ノンレム睡眠、胎児頻脈、薬剤(麻酔薬、ステロイドなど)、低酸素症、アシドーシス、胎児染色体異常が考えられる。
4.〇 正しい。Biophysical Profile Score<BPS> 10点は、胎児のwell-beingが良好と評価できる数値である。バイオフィジカルプロファイルスコアリング(BPS:biophysical profile scoring:生物物理的プロフィール得点)とは、超音波検査とNST(分娩監視装置による胎児心拍の観察)を用いて胎児のwell-beingを評価する方法である。胎児の各状態をチェックして点数評価し合計点で胎児の状態を診断する。4項目の所見(①羊水量、②胎児呼吸様運動、③胎動、④胎児トーヌス)を加え、それらの観察結果をもとに、点数で胎児の状態を評価する。つまり、5項目各2点の配点で、正常を8~10点と定めている。
胎児心拍数基線は、10分間の区間の平均心拍数で5の倍数で表現する。基線は一過性変動部分や基線細変動増加の部分は除外し、2分間以上持続している部分で判断する。胎児心拍数基線細変動は、胎児心拍数基線が判読可能な部分で判読する。基線細変動は、胎児心拍数基線の細かい変動で、定義上、1分間に2サイクル以上の胎児心拍数の変動で、振幅、周波数とも規則性がないものを指す。
①胎児心拍数基線
・頻脈:160bpm以上
・正常脈:110bpm~160bpm
・徐脈:110bpm未満
②胎児心拍数基線細変動
・細変動消失:肉眼的に認められない
・細変動減少:5bpm以下
・細変動中等度:6~25bpm
・細変動増加:26bpm以上
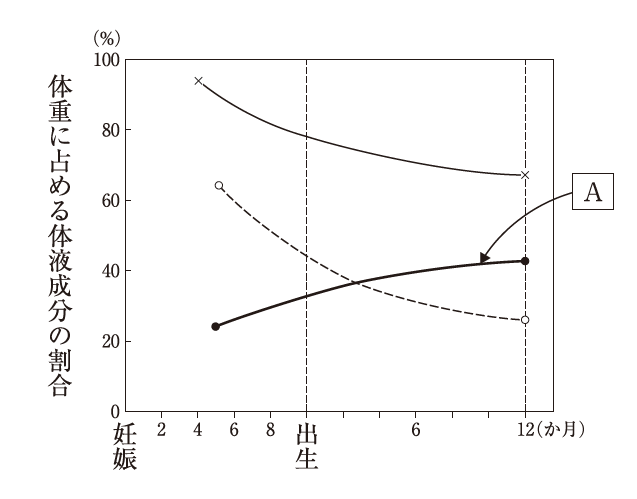
7 胎児および乳児の体重に占める体液成分の割合の変化を図に示す。
Aに該当するのはどれか。
1.血漿
2.間質液
3.総水分
4.細胞内液
解答4
解説
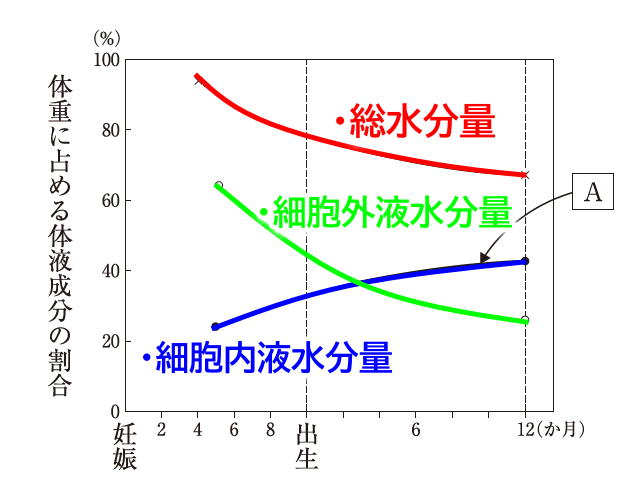
総水分(体液成分)は、①細胞外液、②細胞内液に分けられる。
①細胞外液:間質液と血漿。間質液が細胞外液の7~8割を占める。
②細胞内液:体液のうち細胞内に存在する。
1~2.× 血漿/間質液は、細胞外液に該当する。細胞外液は在胎週数が進むごとに出生後低下していく。細胞外液は、①新生児(40%)、②3か月乳児(30%)、③成人(20%)、④高齢者(20%)と変化する。
3.× 総水分は、図の一番上に該当する。総水分は、①新生児(80%)、②3か月乳児(70%)、③成人(60%)、④高齢者(50%)と変化する。
4.〇 正しい。細胞内液はAに該当する。細胞内液は在胎週数・出生後に上昇していく。ただし3か月乳児ごろから減少する。細胞内液は、①新生児(40%)、②3か月乳児(40%)、③成人(40%)、④高齢者(30%)と変化する。
8 分娩第1期の活動期における助産師の対応で適切なのはどれか。
1.胎児心拍数陣痛図の陣痛波形を子宮口の開大を推測する情報の1つにする。
2.子宮収縮を触診する際は恥骨直上付近から触れる。
3.産婦が痛みを訴えてから産痛緩和を行う。
4.産婦に陣痛持続時間を記録するよう促す。
解答1
解説
【分娩第1期】陣痛の開始から、子宮口(子宮頸部)が完全に開く(全開大、約10cm)までの期間を指す。
・分娩第1期
「①潜伏期」と「②活動期」に分けられる。
①潜伏期:陣痛がリズミカルになり、子宮頸部が薄くなり4cmほど開いた状態まで(初産婦で12時間・経産婦で5時間程度かかる)の時期を示す。
②活動期:子宮口が4センチから10cm(全開)に開き、胎児の一部が胎盤内に降りてくる(初産婦で3時間・経産婦で2時間程度かかる)。いきみたくなって来る段階である。
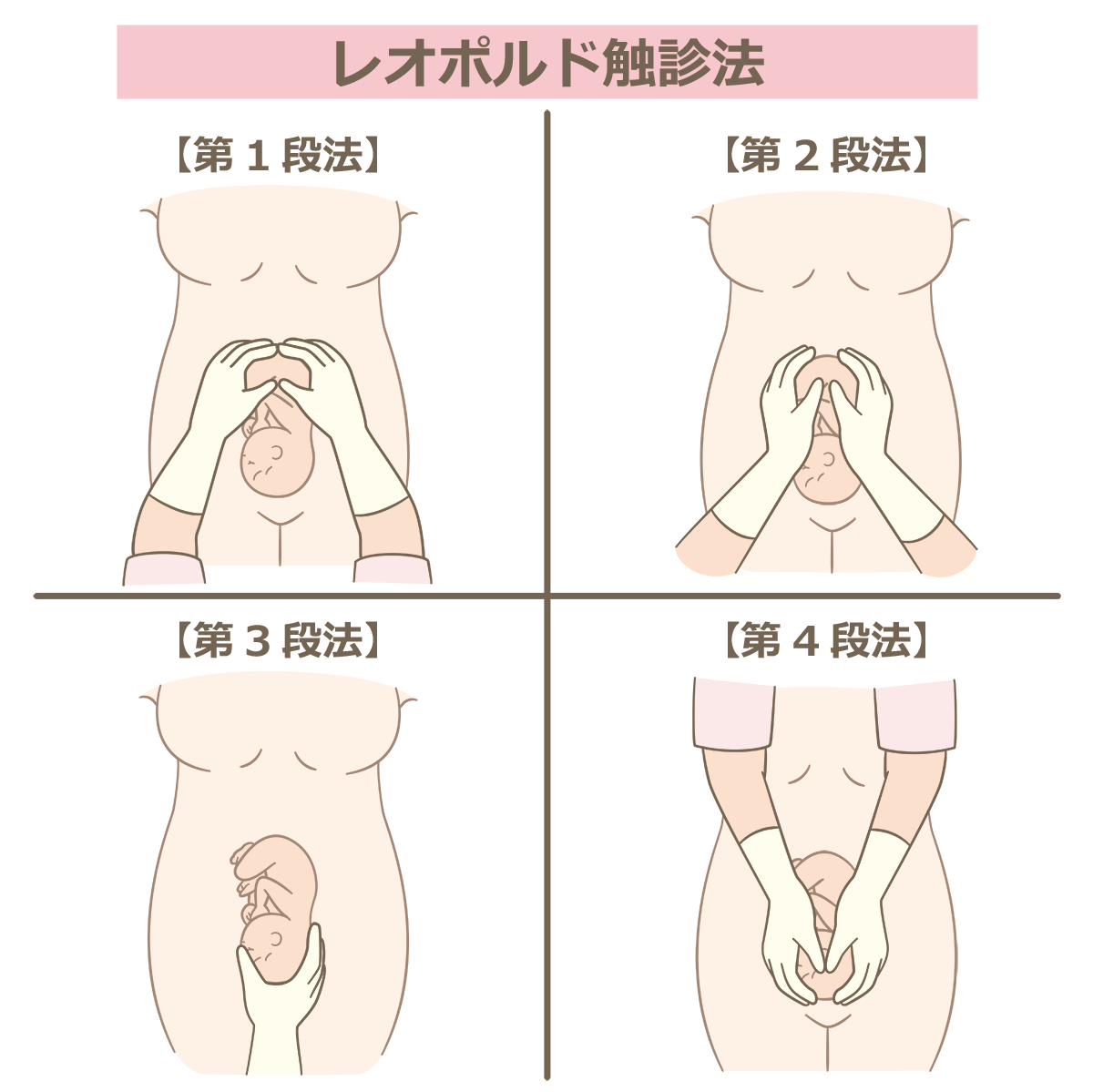
(※画像引用:「Leopold触診法」看護roo!イラスト集)
1.〇 正しい。胎児心拍数陣痛図の陣痛波形を子宮口の開大を推測する情報の1つにする。なぜなら、分娩第1期は、陣痛の開始から、子宮口(子宮頸部)が完全に開く(全開大、約10cm)までの期間を指すため。胎児心拍数陣痛図とは、分娩監視装置による胎児心拍数と陣痛の連続記録であり、子宮収縮に対する胎児の心拍数変化により胎児の状態を推測するものである。
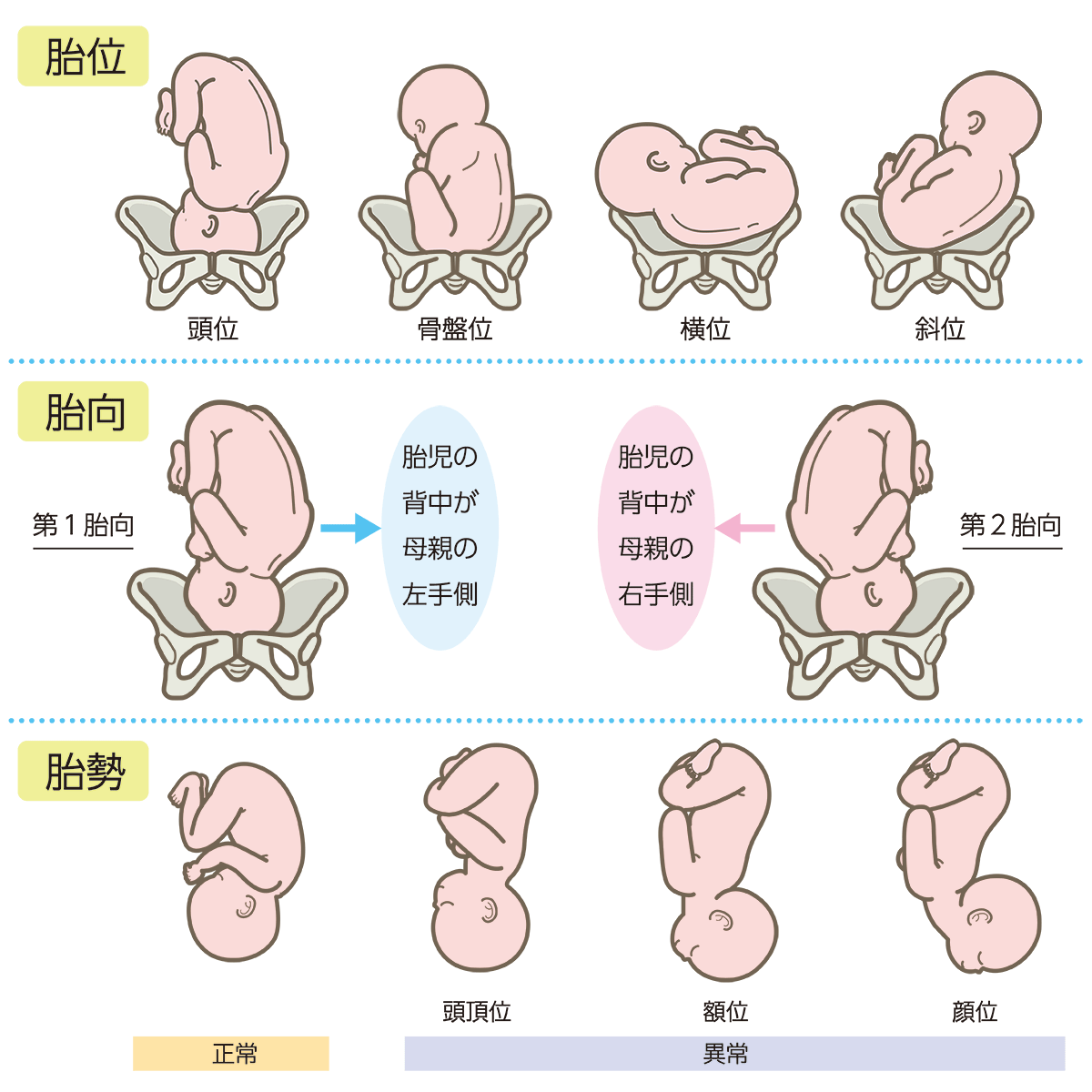
2.× 子宮収縮を触診する際は、「恥骨直上付近」ではなく、「最も子宮緊満(収縮)が強い位置」から触れる。ちなみに、母体の腹壁に触れることで子宮の収縮状態、子宮底の位置、胎児の数、胎向、胎位、胎勢、先進部、下降度などの観察ができるレオポルド触診法がある。妊娠27週頃から可能で、児頭は固く丸く、四肢は小部分として触れる。
3.× 産婦が痛みを「訴えてから」ではなく、訴える前から産痛緩和を行う。医療者は、様々な産痛緩和法を熟知して、それを実施する場合は安全面に配慮する。さらに、必要に応じて家族に産痛緩和法を教育し、家族も主体的に分娩に臨めるように援助する。硬膜外麻酔は他の産痛緩和法よりも産痛緩和効果は高い。しかし、分娩第 2期遷延、オキシトシン使用頻度の増加、吸引鉗子分娩の増加、胎児機能不全による帝王切開分娩のリスク等を高める可能性がある。したがって、硬膜外麻酔のメリットとデメリットについて、産婦が理解したうえで、産婦が選択できるようにする。
4.× 産婦に陣痛持続時間を記録するよう「促す」必要はない。なぜなら、陣痛発作に伴い、産婦の苦痛も強くなる時期であるため。助産師(医療者)が正確な陣痛発作の状態を観察・確認・記録する必要がある。
【分娩第1期】
陣痛の開始から、子宮口(子宮頸部)が完全に開く(全開大、約10cm)までの期間を指す。
・分娩第1期
「①潜伏期」と「②活動期」に分けられる。
①潜伏期:陣痛がリズミカルになり、子宮頸部が薄くなり4cmほど開いた状態まで(初産婦で12時間・経産婦で5時間程度かかる)の時期を示す。
②活動期:子宮口が4センチから10cm(全開)に開き、胎児の一部が胎盤内に降りてくる(初産婦で3時間・経産婦で2時間程度かかる)。いきみたくなって来る段階である。
・分娩第2期:赤ちゃんが産道を通っている間
子宮口が完全に開大してから胎児を娩出するまでの期間を指す。この段階は初産婦では平均45~60分間、経産婦では15~30分間続く。
・分娩第3期:「後産」の時期
胎児を娩出してから胎盤を娩出するまでの期間である。この段階は数分間で終わるのが普通であるが、最大30分ほど続くこともある。
9 全身の血管の走行を図に示す。
経腟分娩後の弛緩出血に対する子宮動脈塞栓術を行う場合に、カテーテルを血管内に挿入するために穿刺する血管で適切なのはどれか。
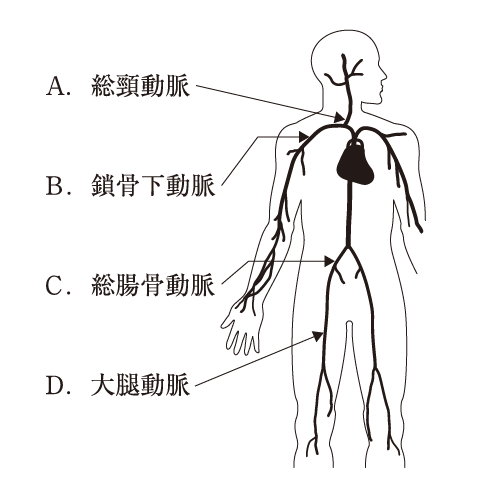
1.A 総頚動脈
2.B 鎖骨下動脈
3.C 総腸骨動脈
4.D 大腿動脈
解答4
解説
子宮動脈塞栓術とは、大腿動脈を刺し、細い管(カテーテル)をエックス線で見ながら両側の子宮を栄養する動脈(子宮動脈)にまで進め、造影剤に混ぜた塞栓物質(エンボスフィア)を注入して、筋腫の血流を止める治療法である。血流が止まることで酸素の供給が絶たれた筋腫は組織が死んで縮小していき、90%の症例で筋腫による症状の改善が見られる。正常な子宮は子宮動脈以外の動脈からの血流があり、一時的に血流が足りない状態になるが、やがて回復する。(※参考:「子宮動脈塞栓術(UAE)について」つくばセントラル病院より)
したがって、選択肢4.D 大腿動脈が穿刺する血管である。ちなみに、子宮動脈は、内腸骨動脈から分岐する。子宮動脈は、内腸骨動脈から分岐して子宮頸管から子宮壁に入る動脈である。大動脈→総腸骨動脈→内腸骨動脈→子宮動脈へと分岐している。大腿動脈に穿刺し、逆行して外腸骨動脈→総腸骨動脈→内腸骨動脈→子宮動脈へ向かう。
弛緩出血とは、児と胎盤の娩出後、本来なら子宮が収縮することで止まるはずの出血が続く状態である。原因は、多胎妊娠や巨大児による子宮の過伸展、子宮収縮剤の長時間投与、長引く分娩による母胎の疲労、子宮奇形などの体質によるもの、子宮内の凝血塊の遺残、全身麻酔などが挙げられる。
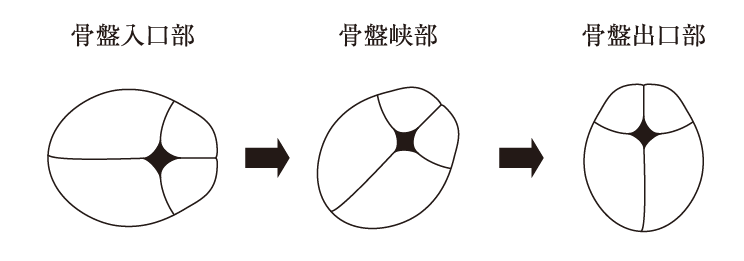
10 仰臥位で内診した場合の、分娩経過に伴う児頭の最大周囲径の骨盤内での位置と回旋を図に示す。
正しいのはどれか。
1.第1後方後頭位
2.第2後方前頭位
3.第1前方前頭位
4.第2前方前頭位
解答4
解説
第1頭位とは、胎児の背中が母体の左手側にあることをいう。つまり第1頭位の場合、入口部における小泉門は母体の左方にある。
第2頭位とは、胎児の背中が母体の右手側にあることをいう。
不正軸進入とは、胎児の頭が背骨に対して左右どちらかへ傾いた状態で骨盤の中に入り込んでしまい、恥骨や仙骨が邪魔になって分娩が停止してしまう状態である。
1.3.× 第1後方後頭位/第1前方前頭位は否定できる。なぜなら、大泉門が母体の左側、小泉門が右側にある(児背は母体の右側にある)ため。「第1胎向」ではなく第2胎向である。また、児頭回旋の前方とは「母体の前(腹側)」、後方とは「母体の後ろ(背側)」である。前頭は大泉門、後頭は小泉門を指す。
2.× 第2後方前頭位は否定できる。なぜなら、Station+3の状態で、児の前頭が母体の後方で先進しているため。
4.〇 正しい。第2前方前頭位である。なぜなら、Station+3の状態で、児の前頭が母体の前方で先進しているため。ちなみに、ドゥリーのステーション法に基づき、左右の坐骨棘間を結んだ線上をStation±0として、それより上方に1cmきざみで−1、−2、−3…、下方に1cmきざみで+1、+2、+3…と表現する。つまり、Station±0は、坐骨棘間を結ぶ位置にあり、ホッジの第3平行平面に一致し、児頭の最大周囲径は骨盤濶部である。
(※図引用:「看護roo!看護師イラスト集」)
 希望の解説ブログ
希望の解説ブログ 

