この記事には広告を含む場合があります。
記事内で紹介する商品を購入することで、当サイトに売り上げの一部が還元されることがあります。
1 閉経期に血中濃度が低下するホルモンはどれか。
1.プロゲステロン
2.黄体形成ホルモン〈LH〉
3.卵胞刺激ホルモン〈FSH〉
4.ゴナドトロピン放出ホルモン〈GnRH〉
解答1
解説
閉経とは、卵巣の活動性が次第に消失し、ついに月経が永久に停止した状態である。月経が来ない状態が12か月以上続いた時に、1年前を振り返って閉経としている。日本人の平均閉経年齢は約50歳であるが、個人差が大きく、早い人では40歳台前半、遅い人では50歳台後半に閉経を迎える。
1.〇 正しい。プロゲステロンは、閉経期に血中濃度が低下するホルモンである。なぜなら、閉経し排卵が起こらないため。プロゲステロン(黄体ホルモン)は、排卵直後から黄体期に増加する。排卵後の卵胞は黄体へと変化してプロゲステロンを分泌する。プロゲステロンは妊娠の準備のため基礎体温を上げ、受精卵が着床しやすいように子宮内膜を安定させ、乳腺を発達させる働きがある。また栄養や水分を体にたくわえようとするため浮腫や体重増加しやすい。妊娠が成立しなければ、排卵の1週間後くらいからプロゲステロンは減り始め、さらに1週間くらい経つと子宮内膜がはがれ月経が始まる。
2.× 黄体形成ホルモン〈LH〉は、閉経期に血中濃度が増加するホルモンである。なぜなら、エストロゲン分泌低下によるポジティブフィードバックが起こるため。ちなみに、一般的に、黄体形成ホルモン〈LH〉は、排卵期に急激に増加する。卵胞が成熟する過程でエストロゲンが十分に分泌されると、下垂体が黄体形成ホルモンを分泌し卵巣を刺激することで排卵が起こる。
3.× 卵胞刺激ホルモン〈FSH〉は、閉経期に血中濃度が増加するホルモンである。なぜなら、エストロゲン分泌低下によるポジティブフィードバックが起こるため。ちなみに、一般的に、卵胞刺激ホルモンとは、卵胞期に増加する。卵胞刺激ホルモンは、脳下垂体前葉から分泌される。卵胞刺激ホルモンと黄体形成ホルモンを性腺刺激ホルモンと呼ぶ。卵胞刺激ホルモンは、卵巣の卵胞の成熟を促進し、エストロゲンの分泌を刺激する。
4.× ゴナドトロピン放出ホルモン〈GnRH〉は、性腺刺激ホルモン放出ホルモンともいい、視床下部から分泌され、下垂体前葉を刺激し、ゴナドトロピン(卵胞刺激ホルモン、黄体形成ホルモン)を分泌させる。これらによって、エストロゲンとプロゲステロンが分泌され月経が起こる。
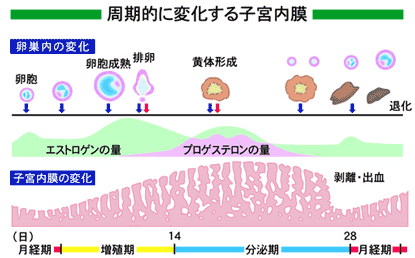
(※画像引用:日本医師会様HPより)
・卵胞期:1回の月経周期が始まると脳の底の方にある下垂体というところから、卵を包んでいる卵胞を刺激する卵胞刺激ホルモン(FSH)が分泌されはじめ、卵胞は大きくなると同時に女性ホルモン(エストロゲン)を分泌する時期。
・増殖期:女性ホルモン(エストロゲン)が新しい子宮内膜を成長させていく時期。卵胞期と増殖期とはだいたい同じ時期。
・黄体期:排卵した後の卵胞(黄体)から黄体ホルモン(プロゲステロン)が分泌されるようになる時期。
・分泌期:子宮内膜が成長を止めて受精卵が着床できるよう準備をする時期。
【ネガティブフィードバック】
①エストロゲンレベルが上昇したらゴナドトロピンが低下する → ネガティブフィードバック
②エストロゲンレベルが低下したらゴナドトロピンが上昇する → ネガティブフィードバック
【ポジティブフィードバック】
①エストロゲンレベルが上昇したらゴナドトロピンも上昇する → ポジブフィードバック
※ポジブフィードバックは一定条件が整わないと発現しません。ヒトではストラジオールが 200 pg/ml 以上に達し、それが 48 時間以上持続した時のみ発現します。間脳や下垂体でどのような現象が起きているかは考慮する必要がありません。
(※図・一部引用:「ポジティブフィードバックとネガティブフィードバック」より)
2 Aさん(30歳、初産婦)は妊婦健康診査の終了後、「コーヒーを1日5杯以上飲んでいると先生に話したら、カフェインの摂取を控えるように言われました。カフェインを含まない飲み物を教えてもらえますか」と助産師に尋ねた。
このとき助産師がAさんに勧めるのはどれか。
1.紅茶
2.抹茶
3.麦茶
4.ほうじ茶
解答3
解説
・Aさん(30歳、初産婦、コーヒーを1日5杯以上)
・先生から「カフェインの摂取を控えるように」と。
・「カフェインを含まない飲み物を教えてもらえますか」と助産師に尋ねた。
→妊婦はカフェインを控えたほうが良い。なぜなら、カフェインと代謝物質は、胎盤を通過しやすく、羊水と胎児の血中に移行するため。胎児は肝臓機能が未熟であり、カフェインを代謝するのに時間がかかり、長時間高濃度のカフェインにさらされ、胎盤の血管収縮や胎児心拍数の増加をきたす可能性がある。したがって、妊娠中にカフェインを摂りすぎると、流産したり、胎児の成長に影響を及ぼし低体重になったりするおそれがある。また、胎児の成長に必要な鉄分の吸収を阻害する可能性がある。
1.× 紅茶/抹茶/ほうじ茶はカフェインが含まれる。カフェインとは、コーヒー豆、茶葉、カカオ豆などの植物に含まれる苦みを持った天然成分のことである。抹茶とは、緑茶の葉を細かく砕いた粉末である。また、ほうじ茶とは、日本の緑茶の一種であり、茶葉を焙(ほう)じた飲み物を指す。
3.〇 正しい。麦茶を助産師がAさんに勧めることができる。なぜなら、麦茶の原料は、穀物である大麦であるため。したがって、茶葉を原料としている紅茶や緑茶とは違い、カフェインが含まれていない。
3 骨産道について正しいのはどれか。
1.類人猿型は正常な骨盤入口部の形状である。
2.骨盤腔の区分で最も広いのは骨盤濶部である。
3.解剖学的真結合線は岬角の中央と恥骨結合後面との最短距離である。
4.仙骨の形状のエックス線撮影での評価はMartius〈マルチウス〉法で行う。
解答2
解説
産道は、①軟産道と②骨産道に分けられる。
①軟産道とは、子宮下部、子宮頸管、腟、外陰部の筋肉や靱帯からなる柔らかい部分(軟部組織)のことである。
②骨産道とは、そのまわりにある骨盤の内側を指す。
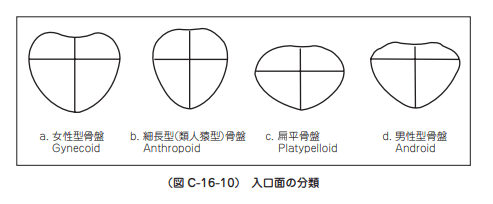
骨盤入口を形態学的特徴から4型に分けられる。
①類人猿型、細長型(anthropoid type):楕円形で、横径より前後径が長い。
②女性型(gynecoid type):ほぼ円形、横径が前後径とほぼ等しい。分娩予後は最も良い。
③扁平型(platypelloid type):横長の楕円形である。
④男性型(android type):前半部は V 字型で狭く、後半部は平坦。児頭が通過する際、前方と後方とで死腔になる部分が大きくなるため分娩予後は不良となることが多い。
(※参考:「C.産婦人科検査法16.骨盤計測」)
1.× 正常な骨盤入口部の形状であるのは、「類人猿型」ではなく女性型である。
女性型は、ほぼ円形、横径が前後径とほぼ等しく分娩予後は最も良いことが特徴である。一方、類人猿型は、楕円形で、横径より前後径が長いのが特徴である。正常であるのは女性型のみであり、他の3タイプはすべて異常となる。
2.〇 正しい。骨盤腔の区分で最も広いのは骨盤濶部である。分娩に関与する部分は分界線より下の骨産道である小骨盤で、小骨盤腔は上から①入口部(※読み:にゅうこうぶ)、②濶部(※読み:かつぶ)、③狭部、④出口部の 4 部分に分けられる。骨盤形側はこの小骨盤腔の大きさを推定するために行われる。ちなみに、一番狭いのは、名前の通り骨盤峡部である。
3.× 岬角の中央と恥骨結合後面との最短距離であるのは、「解剖学的真結合線」ではなく産科的真結合線である。産科的真結合線の平均値は10.7cmで、10.5cm~12.5cmとされている。一方、解剖学的真結合線とは、岬角の中央から恥骨結合上縁中央までの距離で、平均値は11cmとされる。
4.× 仙骨の形状のエックス線撮影での評価は、「Martius〈マルチウス〉法」ではなくGuthmann〈グースマン〉法で行う。骨盤側面撮影法(Guthmann法)とは、外結合線をフィルムと平行にした骨盤の縦断像で、骨盤腔の前後の形態、仙骨形態、骨盤開角などが調べられる。ほかにも、児頭の下降度、進入、骨重責などの骨盤内の児頭の情報が得られる。骨盤入口撮影法(Martius 法)とは、骨盤入口の撮影法で、フィルム上に半坐位にさせ、上方から撮影する。骨盤と同時に児頭も撮影される。骨盤入口横径10.5cm未満は、狭骨盤と診断する(※参考:「C.産婦人科検査法16.骨盤計測」)。
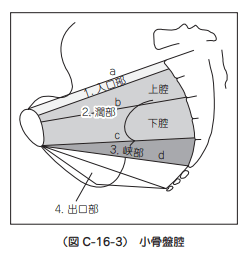
(※図引用:「C.産婦人科検査法16.骨盤計測」)
正常骨盤の最大径は、入口部(にゅうこうぶ)では横径、濶部(かつぶ)では斜径、出口部では前後径である。分娩時、胎児は児頭の最大径である前後径がこの骨盤各平面の長径に一致するように回旋しながら下降する。また、各骨盤各面の前後径の中点を結んだ線を骨盤軸という。骨盤軸は骨盤誘導線ともよばれる(図1)。
図1 骨盤腔の断面

(一部文章・図引用:「骨盤形態の特徴」看護roo!様より)
4 レボノルゲストレル放出子宮内システム〈LNG-IUS〉について正しいのはどれか。
1.避妊効果は銅付加型子宮内避妊器具〈IUD〉より低い。
2.副作用(有害事象)に過多月経がある。
3.性感染症を防ぐ効果がある。
4.子宮内膜を萎縮させる。
解答4
解説
レボノルゲストレル放出子宮内システム<LNG-IUS>とは、子宮内に挿入、留置する器具である子宮内避妊用具 (IUD)に黄体ホルモンであるレボノルゲストレル(LNG) を子宮内に放出するための薬剤放出部を付加した製剤である。避妊及び過多月経、または特発性過多月経、月経困難症に関する効能・効果として承認されており、機能性月経困難症にも症状緩和が期待される。商品名ではミレーナがある。
1.× 避妊効果は、銅付加型子宮内避妊器具〈IUD〉より「高い」。銅付加型子宮内避妊器具〈IUD〉とは、子宮内に、銅イオンを放出するプラスチック製の小さな器具を入れ、精子が卵子と遭遇して受精することを防ぐとともに、受精卵の着床を防ぐ方法である。1回装着すれば2~5年間効果が続く。IUD/IUSの種類による妊娠率は、銅付加IUDは装着初年度0.5%、装着後5年間で1.9%、LNG-IUSは装着初年度 0.1%、装着後5年間で0.5%と報告されている。
2.× 副作用(有害事象)に、「過多月経」ではなく腹痛、月経日数の延長、月経以外の出血、月経周期の変化がある。過多月経に対し、効能・効果として承認されている。過多月経とは、1回の生理期間の出血量が150ml以上あることである。
3.× 性感染症を防ぐ効果はない。なぜなら、性感染症の予防には、コンドームのようなバリア型の避妊法が必要であるため。性感染症とは、「性的接触によって感染する病気」 と定義されており、普通の性器の接触による性交だけではなくオーラルセックスやアナルセックスなど性的な接触で感染するすべてが含まれる。
4.〇 正しい。子宮内膜を萎縮させる。本剤から放出されたレボノルゲストレルは子宮内で局所的なプロゲスチン作用を示し、子宮内膜における高濃度のレボノルゲストレルは子宮腺の萎縮や間質の脱落膜化などの形態変化をもたらす。このような形態学的変化をもたらす作用により、月経血量を減少させると考えられている(※引用:「子宮内黄体ホルモン放出システム」医薬品インタビューフォーム)。
5 妊娠期の梅毒の感染で正しいのはどれか。
1.梅毒トレポネーマは胎盤を介して胎児に感染する。
2.治療の第一選択はテトラサイクリン系抗菌薬である。
3.梅毒陽性の妊婦への治療開始は妊娠後期が効果的である。
4.妊娠前に感染の既往がある場合、妊娠初期のスクリーニング検査は不要である。
解答1
解説
・妊娠初期:妊娠1か月~4か月(妊娠0~15週)
・妊娠中期:妊娠5か月~7か月(妊娠16~27週)
・妊娠後期:妊娠8か月~10か月(妊娠28週~)
1.〇 正しい。梅毒トレポネーマは胎盤を介して胎児に感染する。梅毒は胎盤を通過して胎児にも感染するリスクや流早産の原因となるため、陽性を発見したら早期の治療が必要である。妊娠4~12週で梅毒検査を行う。梅毒血清反応、梅毒トレポネーマ抗体血清検査<TPHA>がいずれも陽性であれば、早期に母体にペニシリン系抗菌薬の投与を開始する。
2.× 治療の第一選択は、「テトラサイクリン系抗菌薬」ではなくペニシリン系抗菌薬である。テトラサイクリン系抗菌薬は、妊娠中期から後期の使用により歯牙着色やエナメル質形成不全を副作用にあげられるため禁忌である。
3.× 梅毒陽性の妊婦への治療開始は、「妊娠後期(妊娠28週~)」ではなくできるだけ早期が効果的である。つまり、梅毒の治療は、診断が確定した時点で開始すべきである。なぜなら、早期治療が母子間の感染や梅毒による悪影響を予防するために重要であるため。妊娠4~12週で梅毒検査を行い、妊娠18週まで(妊娠中期)に治療を始めるのが望ましい。
4.× 妊娠前に感染の既往がある場合、妊娠初期のスクリーニング検査は「必要」である。なぜなら、梅毒は感染しても免疫ができず、治療して完治しても、何度でも感染するため。妊娠時に、梅毒にかかっている可能性も考えられ、再感染のリスクや感染状況の再評価が必要である。
梅毒とは、5類感染症の全数把握対象疾患であり、スピロヘータ(細菌)の一種である梅毒トロポネーマ感染により発症し、この梅毒トロポネーマが脳の実施まで至ると、進行性麻痺となる。性行為や胎盤を通じて感染する。梅毒に特徴的な症状として、陰茎・外陰部を中心に生じる無痛性の硬結(指で触れることのできる硬い丘疹)やバラ疹(全身にできる淡い紅斑)などがあり、進行すると神経系の病変を生じて死に至ることもある。
【臨床的特徴】
Ⅰ期梅毒:感染後3~6週間の潜伏期の後に、感染局所に初期硬結や硬性下疳、無痛性の鼠径部リンパ節腫脹がみられる。
Ⅱ期梅毒:感染後3か月を経過すると皮膚や粘膜に梅毒性バラ疹や丘疹性梅毒疹、扁平コンジローマなどの特有な発疹が見られる。
経過晩期:感染後3年以上を経過すると顕症梅毒としてゴム腫、梅毒によると考えられる心血管症状、神経症状、眼症状などが認められることがある。なお、感染していても臨床症状が認められないものもある。先天梅毒は、梅毒に罹患している母体から出生した児で、①胎内感染を示す検査所見のある症例、②Ⅱ期梅毒疹、骨軟骨炎など早期先天梅毒の症状を呈する症例、③乳幼児期は症状を示さずに経過し、学童期以後にHutchinson3徴候(実質性角膜炎、内耳性難聴、Hutchinson歯)などの晩期先天梅毒の症状を呈する症例がある。また、妊婦における梅毒感染は、先天梅毒のみならず、流産及び死産のリスクとなる。(※一部引用:「梅毒」厚生労働省HPより)
 希望の解説ブログ
希望の解説ブログ 


